Tag: featured
-
Fietsen met chronische pijn: zes lessen van een grens die ik tegenkom op Mallorca

Een fietstocht langs de kust van Mallorca lijkt een mooi idee. Tot mijn lijf andere plannen heeft. Over grenzen voelen, chronische pijn die oploopt en toch blijven bewegen. Met zes op Mallorca geleerde lessen.
-
Nooit meer oorlog

Wat betekent “nooit meer oorlog” vandaag nog? In een documentaire over Auschwitz zie ik onverwachte parallellen met leven met chronische pijn. Over veerkracht, hoop, muziek en verbinding. En over de vraag hoe je mens blijft als het leven ingewikkeld wordt.
-
De Leidraad voor zorg rondom chronische pijn. Wat heb jij daar nou aan?

Begin 2026 verscheen een nieuwe Leidraad voor de organisatie van chronische pijnzorg. Wat verandert er in de praktijk? Wat heb jij daar als patiënt aan? Een persoonlijk én positief-kritisch perspectief.
-
Hoe ga jij in gesprek met jezelf over jouw leven met pijn?

Dit blog gaat niet over oplossingen of quick fixes. Het gaat over het stille, soms lastige gesprek dat je met jezelf voert als pijn blijft. Welke thema’s en vragen helpen dan echt?
-
Muziek als kracht in de zorg

Muziek kan pijn, angst en stress verminderen, dat laat onderzoek steeds duidelijker zien. Toch is muziek nog geen vanzelfsprekend onderdeel van de zorg. Wat zegt de wetenschap, en wat kun je daar zelf vandaag al mee?
-
Meer buiten leven: wat zou dat doen met mijn Schijf van 5?

In dit laatste blog van 2025 sta ik stil bij wat ‘meer buiten leven’ met mij zou kunnen doen. Geïnspireerd door reizen, onder andere naar Marokko en Spanje, verken ik hoe ‘buiten zijn’ mijn Schijf van 5 raakt: goed zorgen voor mijn lijf, verbinding, rust, zingeving en autonomie. Een blog over leven met pijn, dromen…
-
Kom niet aan mijn opiaten!

In dit blog vertel ik hoe angst, houvast en afhankelijkheid samenkomen bij mijn vroegere uitspraak: kom niet aan mijn opiaten. Ik bespreek veelgehoorde argumenten en nieuwe inzichten over opioïden en afbouwen. Niet om te overtuigen, maar om je te helpen bewuster te kiezen wat bij jou past.
-
Wat is zingeving? Over ‘blijven willen’
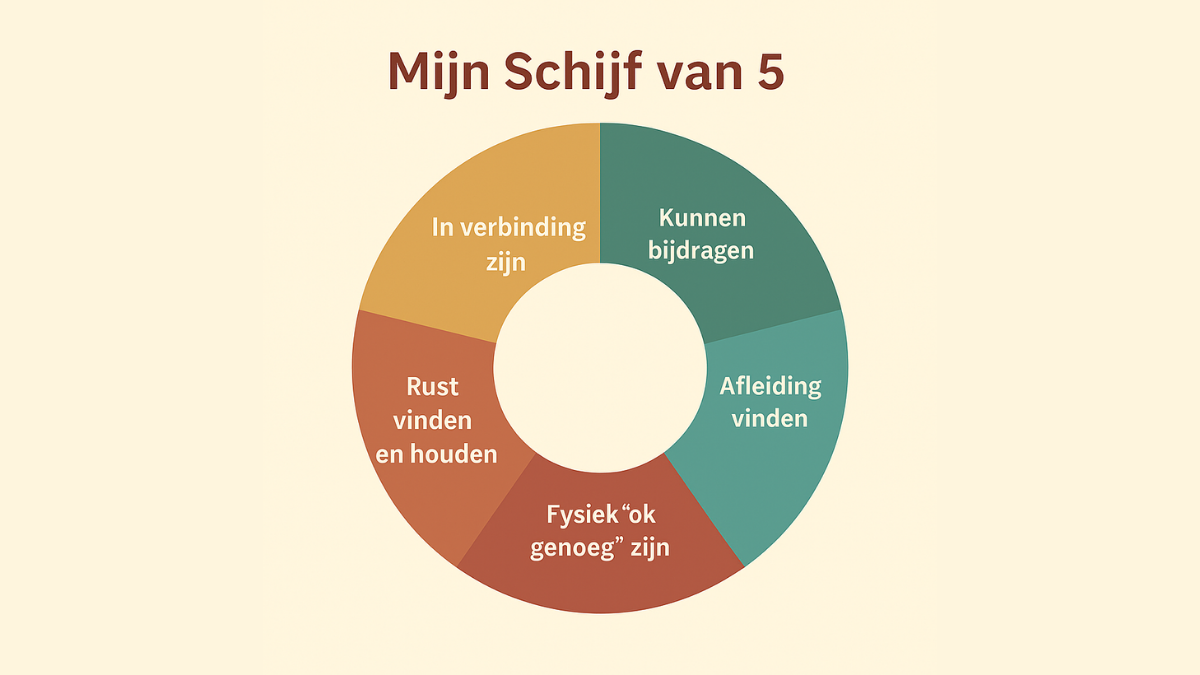
Zingeving draait niet om leuke dingen doen, maar om blijven willen. In dit blog vertel ik hoe ik mijn eigen Schijf van 5 vond: vijf belangrijke dingen die me helpen betekenis te houden in een leven met pijn.
-
Roadmap naar verandering pijnzorg: 8-stappenplan

Verandering in de pijnzorg vraagt om meer dan een behandelplan. Het begint met vertrouwen, perspectief en samenwerking. Deze schets van een roadmap, gebaseerd op mijn Ameland ervaringen, laat zien hoe zorgverleners én patiënten samen stap voor stap kunnen bouwen aan betekenisvolle verandering.